胸外科叶亮医生
- 精选 脓胸支气管胸膜瘘开窗患者合并肝脏肿瘤同期手术修复成功
脓胸近30年,支气管胸膜瘘大口咯血,跑遍各大医院,门诊就诊和住院七十余次,花费六十余万元。最终只能胸壁开窗。家属勤换药,脓腔变得清洁。但须每天换药,直视大量漏气的肺。术前检查发现肝脏肿瘤,同期手术避免了分期手术带来的诸多问题。肝胆胰外科杨珏主任先行右半肝切除手术。胸外科修复BPF,关闭胸壁开窗。腹部术后切口愈合良好。BPF瘘口修补,脓腔填塞,胸壁开窗关闭,一次成功。术后一周复查胸部CT,见大网膜生长良好,脓腔彻底封闭。术后两周出院。再也无须引流管,无须每天换药直面漏气的肺,健康体魄,一身轻松。全部住院费7.3万元。术后两月复查。外观正常,功能良好。
 叶亮 副主任医师 上海市第七人民医院 胸外科792人已读
叶亮 副主任医师 上海市第七人民医院 胸外科792人已读 - 精选 右肺中下叶术后支气管胸膜瘘病友微创修复成功出院
一位医务人员的妈妈,右肺中下叶切除,支气管胸膜瘘,因长期消耗,非常虚弱。瘘口位置高,紧贴肺动脉,风险很大,我们精心设计,细致手术,完美修复,完成重托,祝今后健康永伴!#浦东新区特色专病:支气管胸膜瘘的
 叶亮 副主任医师 上海市第七人民医院 胸外科121人已读
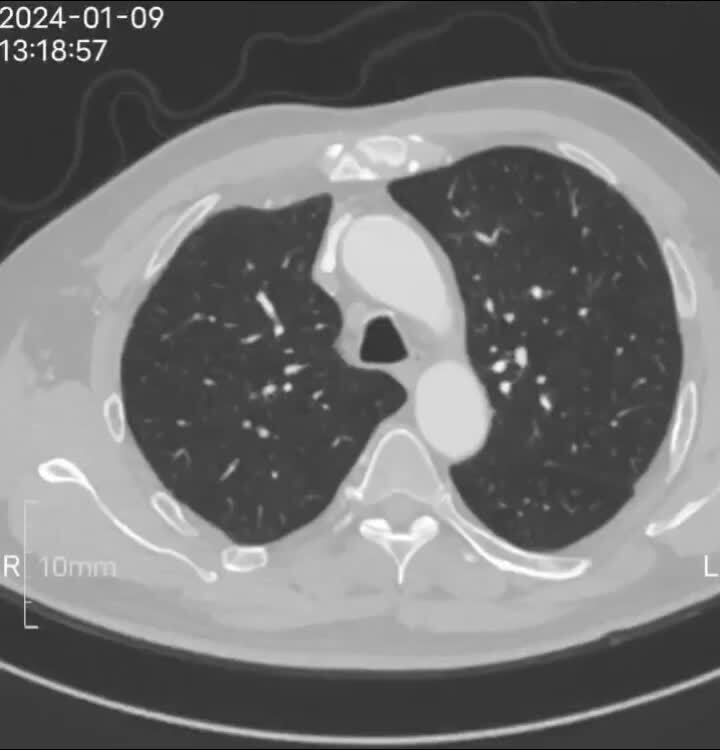
叶亮 副主任医师 上海市第七人民医院 胸外科121人已读 - 精选 七年顽固脓胸,七院一次治愈
脓胸七年,大咯血险些送命,纤维板增厚坚硬,脓腔顽固万分。大网膜降维打击,术后第二天拔除引流管。七年恶疾,一朝根除,彻底丢掉引流瓶,成为健康人。半年复查CT完美。
 叶亮 副主任医师 上海市第七人民医院 胸外科649人已读
叶亮 副主任医师 上海市第七人民医院 胸外科649人已读 - 精选 支气管胸膜瘘脓胸七年病友治愈
左肺下叶支气管胸膜瘘,左侧脓胸,病史七年,多次治疗,未能愈合。腹腔镜微创获取大网膜,封闭BPF瘘口,填充脓腔。术后复查大网膜局部愈合良好,BPF瘘口封闭,脓腔闭合。七年顽疾,一朝除根,患者健康出院。
 叶亮 副主任医师 上海市第七人民医院 胸外科231人已读
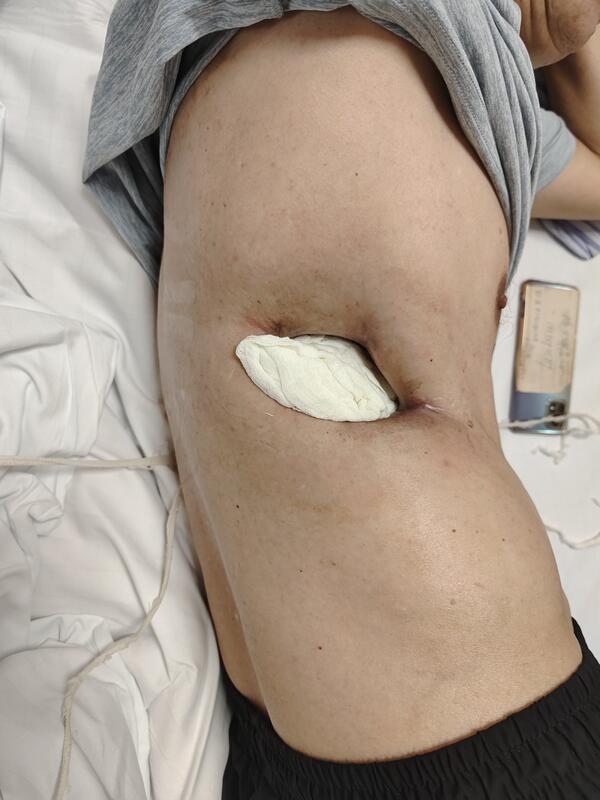
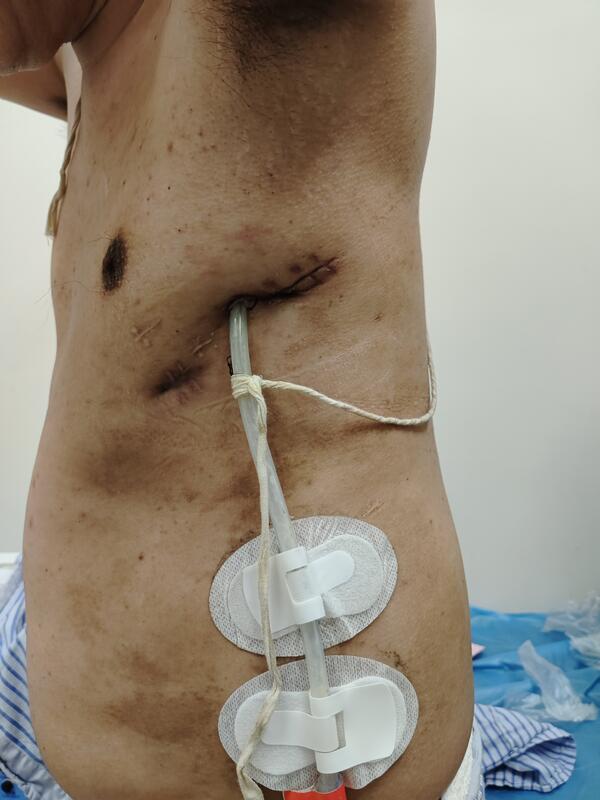
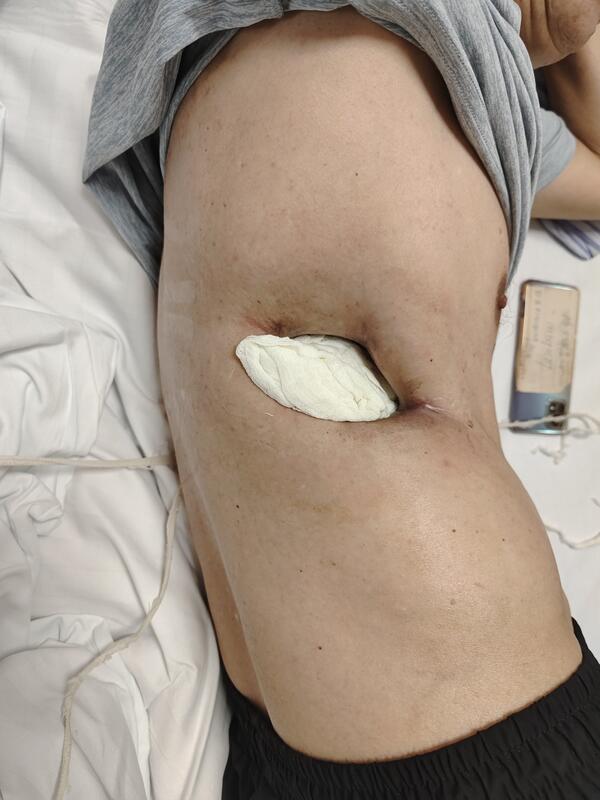
叶亮 副主任医师 上海市第七人民医院 胸外科231人已读 - 案例 支气管胸膜瘘脓胸开窗术后关窗同期右半肝切除
支气管胸膜瘘脓胸折磨近三十年,大口咯血,跑遍各大医院。我们修复BPF瘘口,关闭开窗,同期切除肝脏肿瘤,避免分期手术弊端。病友摆脱恶疾,一身轻松。
 叶亮 副主任医师 上海市第七人民医院 胸外科48人已读
叶亮 副主任医师 上海市第七人民医院 胸外科48人已读 - 精选 支气管胸膜瘘微创修复
治疗前 两年半之前,左肺上叶切除,术后并发支气管胸膜瘘,脓胸。 两月前行脓胸清除+肌瓣填塞,仍无法治愈。 治疗中 腹腔镜微创游离大网膜,将大网膜转移至脓腔,进行瘘口修补,脓腔填塞。 大网膜是人体天然抗感染组织,抗感染能力强,体积大,转移远。所以胸腔不需要胸廓成形,不需要切除肋骨塌陷胸廓。不需要切取肌肉进行填塞。 没有恐怖外观和功能障碍。 术后胸部外观正常,肌肉丰盈,肌力正常。 治疗后 治疗后14天 患者恢复良好,拆除部分缝线,两次复查CT见BPF闭合良好,确认治愈,出院回家。 治疗后9天 患者恢复良好,复查CT显示支气管残端原瘘口被牢固闭合,大网膜严密封闭瘘口。 治疗后5天 恢复良好,无漏气,拔除引流。 治疗后即刻 术后即刻无漏气。 患者恢复良好,胸腔引流无漏气,无感染。
 叶亮 副主任医师 上海市第七人民医院 胸外科554人已读
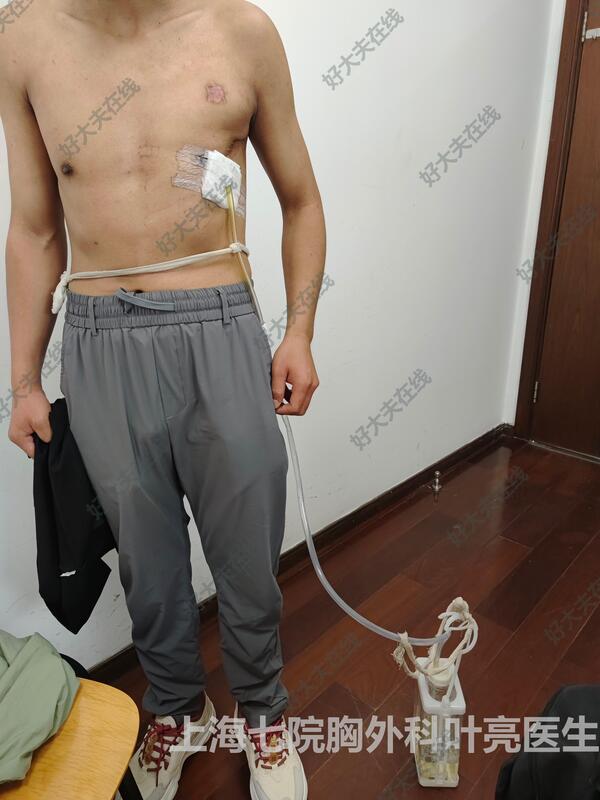
叶亮 副主任医师 上海市第七人民医院 胸外科554人已读 - 精选 支气管胸膜瘘合并脓胸,并发封堵器食管穿孔、支气管食管瘘、恶病质患者的微创外科修复
66岁男性,有吸烟病史。2年多前行左侧全肺切除,术后并发支气管胸膜瘘。2年多来,患者和家属四处求医,6次进行介入封堵,均告失败。最近一次,左侧主支气管瘘口的封堵器脱位,磨破食管,穿入食管,造成支气管食管瘘,感染更加严重,进食食物从脓胸引流管中流出。患者恶病质,严重消瘦,体重从手术前的65公斤下降到49公斤。手术使用腹腔镜,微创获取带血管蒂大网膜,转移到胸腔,修补瘘口,填塞脓腔。封堵手术一次成功,患者1周开始正常进食,胸部腹部外观基本正常,功能正常,没有开窗术或胸廓成形术的恐怖外观和功能残疾。随访9个月,患者正常饮食,体力完全恢复。支气管胸膜瘘本就是胸外科的巨大难题,支气管胸膜瘘合并支气管食管瘘-胸膜瘘,恶病质患者,罕见成功救治病例。本方法有较大优势:成功率高:大网膜抗感染能力强,治愈BPF成功率高,本例一次性封闭支气管瘘口和食管瘘口即是明证;微小创伤,术后外观、功能正常:因为大网膜强大的抗感染能力,故不需要大范围的胸壁塌陷或是胸壁开窗换药,没有胸壁开窗术和胸廓成形术带来的恐怖外观和功能残疾。
 叶亮 副主任医师 上海市第七人民医院 胸外科1418人已读
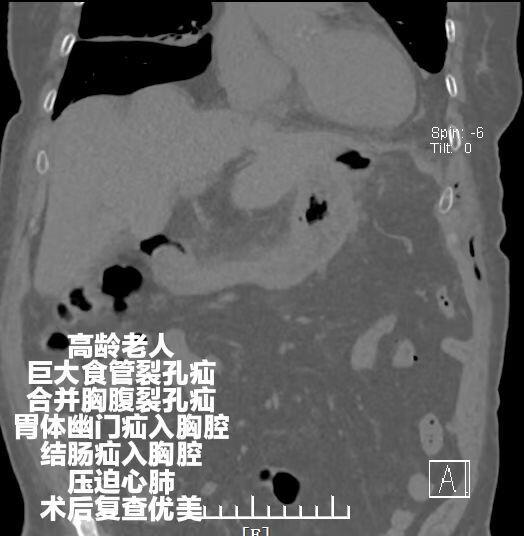
叶亮 副主任医师 上海市第七人民医院 胸外科1418人已读 - 案例 高龄食管裂孔疝合并胸腹裂孔疝微创修复
84岁老妈妈,反复进食呕吐,除了食管裂孔疝,还合并胸腹裂孔疝,胃体、幽门、结肠都疝入胸腔,压迫心肺,病友体型矮胖,肌肉萎缩,膈肌菲薄如纸,手术完美修复,病友长期获益。
 叶亮 副主任医师 上海市第七人民医院 胸外科39人已读
叶亮 副主任医师 上海市第七人民医院 胸外科39人已读 - 精选 支气管-食管-胸膜瘘治疗再创佳绩,快速微创修复成功!
支气管胸膜瘘是胸外科的世界难题,虽然由于胸外科手术技术的进步,发病率下降,但因为接受胸外科手术的患者众多,所以整体病患人数实际上非常多。由于瘘口存在感染,直接缝合往往失败,封堵器封堵成功率不高,还可能
 叶亮 副主任医师 上海市第七人民医院 胸外科719人已读
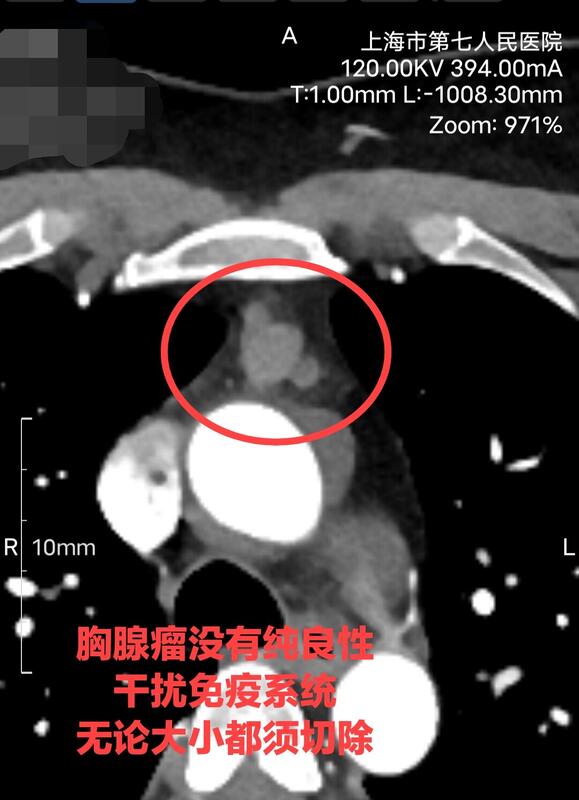
叶亮 副主任医师 上海市第七人民医院 胸外科719人已读 - 就诊指南 胸腺瘤微创手术(剑突下单孔)
前纵膈肿块来源复杂,不同病因的肿瘤治疗完全不同。如果判断为淋巴瘤,需要穿刺,根据病理进行化疗。如果判断为胸腺瘤,则轻易不要穿刺,因为穿刺会引起肿瘤在胸腔的播散,导致反复的复发。一般需要增强CT,增强磁共振,PET-CT多个检查,让有经验的医生进行鉴别诊断。有经验的外科医生根据影像学资料,判断为可切除的,应该直接手术清扫。轻易不要穿刺活检!微创手术好处显而易见,不破坏胸骨完整性,回复快,几乎无疼痛。清扫手术要求将双侧膈神经前方的脂肪组织完全清扫,不接触肿瘤,最大限度的减少复发。剑突下单孔的优势是:清楚的暴露双侧膈神经,清扫最为彻底,对膈神经的保护最有利。不破坏胸骨,不损伤肌肉,几乎无痛,对术后运动生活等影响最小。
 叶亮 副主任医师 上海市第七人民医院 胸外科390人已读
叶亮 副主任医师 上海市第七人民医院 胸外科390人已读





